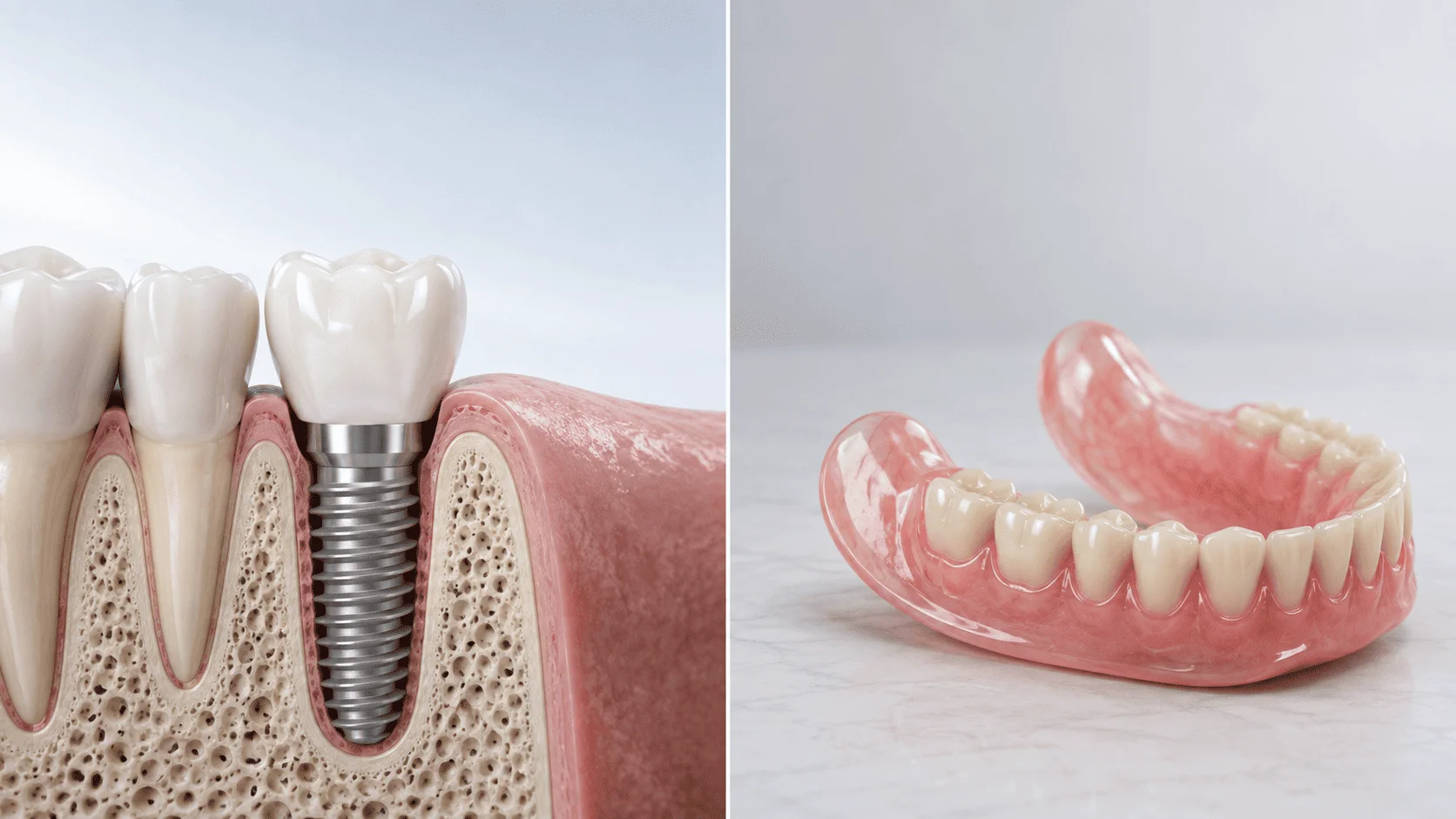
По данным American Diabetes Association, сахарным диабетом в мире страдают около 537 миллионов взрослых, и большинство из них рано или поздно сталкиваются с необходимостью имплантации. Имплантация зубов при сахарном диабете возможна, но только при компенсированном течении заболевания: главный критерий — уровень гликированного гемоглобина HbA1c менее 7%, оптимально — менее 6,5%. При HbA1c в этих пределах приживляемость имплантов составляет 90–95% через 10 лет, что лишь незначительно ниже показателя у пациентов без диабета (96–98%). При HbA1c выше 9% риск отторжения возрастает в 3–5 раз, и операция откладывается до достижения компенсации.
Главное заблуждение пациентов с диабетом — считать его автоматическим противопоказанием к имплантации. Это устаревшая позиция: современные исследования и клиническая практика последних 15 лет четко показывают, что компенсированный сахарный диабет 2 типа не препятствует установке имплантатов. Более того, у пациентов с инсулинозависимым диабетом 1 типа при стабильной компенсации результаты сопоставимы со 2 типом.
Ключевая разница между здоровым пациентом и диабетиком на имплантации не в самой операции, а в подготовке и сопровождении. Обязательна консультация эндокринолога с заключением о возможности хирургического вмешательства, лабораторный контроль (HbA1c, глюкоза натощак, общий анализ крови), выбор импланта с гидрофильной поверхностью (SLActive или OsseoSpeed) для ускоренной остеоинтеграции, расширенная антибиотикопрофилактика и более частые контрольные визиты после установки.
Как сахарный диабет влияет на остеоинтеграцию
Чтобы понять, почему диабет требует особого подхода, нужно разобраться в механизмах его влияния на заживление кости вокруг имплантата. Хроническая гипергликемия — повышенный уровень глюкозы в крови — запускает несколько процессов, замедляющих остеоинтеграцию и повышающих риск осложнений.
Нарушение работы остеобластов и остеокластов
В норме процесс срастания кости с имплантатом обеспечивается балансом двух типов клеток: остеобластов, формирующих новую кость, и остеокластов, разрушающих и обновляющих ее. При сахарном диабете высокий уровень глюкозы подавляет активность остеобластов и одновременно стимулирует остеокласты — баланс смещается в сторону разрушения кости.
Клинически это выражается в замедлении остеоинтеграции на 30–50% по сравнению со здоровыми пациентами. Если у обычного пациента имплант приживается за 3–6 месяцев, у диабетика этот срок составляет 4–7 месяцев на нижней челюсти и до 9 месяцев — на верхней. Гидрофильные поверхности (Straumann SLActive) частично компенсируют это замедление: данные клинических исследований показывают, что у диабетиков с SLActive остеоинтеграция приближается к нормальным срокам.
Помимо замедления, при декомпенсированном диабете снижается плотность новообразованной кости вокруг импланта. Это влияет на долгосрочную стабильность: имплант приживается, но окружающая костная ткань менее прочная и хуже выдерживает жевательную нагрузку. Через 5–10 лет у таких пациентов чаще наблюдается резорбция кости и подвижность имплантата.
Микроангиопатия и нарушение заживления тканей
Длительная гипергликемия повреждает мелкие сосуды — развивается диабетическая микроангиопатия. Капилляры теряют эластичность, их стенки утолщаются, кровоток замедляется. В тканях развивается хроническая гипоксия — недостаток кислорода. Для регенерации после хирургического вмешательства это критично: заживление десны и кости вокруг импланта замедляется, повышается риск некроза тканей.
На практике это означает более длительный период первичного заживления слизистой (10–14 дней вместо 7–10), больший риск расхождения швов, удлиненный срок снятия отеков. Хирург учитывает это при планировании операции: используются менее травматичные техники разрезов, более тщательный гемостаз, рассасывающиеся шовные материалы с антибактериальной пропиткой.
При тяжелой микроангиопатии (часто сопровождает декомпенсированный диабет с длительностью заболевания более 10 лет) даже компенсация уровня сахара не может полностью устранить проблемы кровоснабжения. Поэтому у пациентов с диагнозом старше 10–15 лет хирург оценивает не только HbA1c, но и состояние сосудов через консультацию эндокринолога и при необходимости — ангиолога.
Иммуносупрессия и риск инфекций
Сахарный диабет ослабляет иммунную систему: снижается активность нейтрофилов и макрофагов — клеток, отвечающих за борьбу с бактериальной инфекцией. У диабетиков любая раневая поверхность инфицируется быстрее и тяжелее. Для имплантации это означает повышенный риск двух осложнений: послеоперационного воспаления в области установки и развития периимплантита в долгосрочной перспективе.
По данным клинических исследований, риск раннего отторжения импланта (в первые 6 месяцев) у компенсированных диабетиков выше нормы на 3–5%, у субкомпенсированных — в 2–3 раза, у декомпенсированных — в 3–5 раз. Риск периимплантита через 5 лет также повышен примерно в 2 раза, особенно у пациентов с сопутствующим пародонтитом, который при диабете встречается в 3 раза чаще.
Чтобы нивелировать эти риски, у пациентов с диабетом используется расширенный протокол антибиотикопрофилактики: антибиотик начинается за сутки до операции и продолжается 5–7 дней после. Дополнительно назначаются антисептические полоскания. После имплантации профессиональная гигиена проводится каждые 3 месяца — в 2 раза чаще, чем у здоровых пациентов.
HbA1c и компенсация диабета: критерии для имплантации
Гликированный гемоглобин HbA1c — главный лабораторный показатель, по которому имплантолог принимает решение об операции. В отличие от уровня глюкозы натощак, который отражает состояние на момент анализа, HbA1c показывает средний уровень сахара за последние 2–3 месяца. Это объективная картина компенсации диабета.
|
Параметр |
Норма (без диабета) |
Компенсированный СД |
Субкомпенсированный СД |
Декомпенсированный СД |
|
HbA1c (гликированный гемоглобин) |
менее 5,7% |
менее 7% |
7-9% |
более 9% |
|
Глюкоза натощак |
3,9-5,5 ммоль/л |
5,5-7,2 ммоль/л |
7,2-8,5 ммоль/л |
более 8,5 ммоль/л |
|
Возможность имплантации |
Да, стандартный протокол |
Да, после консультации эндокринолога |
Только после компенсации |
НЕТ. Имплантация противопоказана |
|
Срок остеоинтеграции |
3-6 месяцев |
4-7 месяцев |
6-9 месяцев (если допущен) |
Не применимо |
|
Приживляемость через 10 лет |
96-98% |
90-95% |
80-88% |
60-70% через 5 лет |
|
Риск осложнений |
Стандартный |
Незначительно повышен |
В 2-3 раза выше нормы |
В 3-5 раз выше нормы |
|
Рекомендуемая поверхность импланта |
Любая премиум |
SLActive, OsseoSpeed (предпочтительно) |
Только SLActive |
Не применимо |
|
Антибиотикопрофилактика |
По показаниям |
Обязательна, расширенный курс |
Обязательна, удлиненный курс |
Не применимо |
|
Поддерживающая терапия |
Каждые 6 месяцев |
Каждые 3 месяца |
Каждые 2-3 месяца |
Сначала компенсация |
Из таблицы видно главное: имплантация невозможна только при декомпенсированном диабете с HbA1c более 9%. Во всех остальных случаях — это вопрос подготовки и подбора протокола. По наблюдениям Мамедова Эльшана Мехмановича, стоматолога-хирурга со стажем более 8 лет, у пациентов, снизивших HbA1c с 8,5% до 6,5% перед имплантацией (срок подготовки 3–4 месяца), приживляемость имплантов через 5 лет составляет 93–95%, что практически совпадает с показателями здоровых пациентов.
Подготовка диабетика к имплантации: пошаговый алгоритм
Подготовка пациента с сахарным диабетом к имплантации — это не формальная процедура, а полноценный этап лечения, занимающий от 1 до 6 месяцев. Его задача — привести показатели гликемии к целевым значениям, исключить осложнения диабета, санировать полость рта и согласовать тактику между имплантологом и эндокринологом.
Консультация эндокринолога и лабораторное обследование
Первый обязательный шаг — консультация эндокринолога с заключением о возможности хирургического вмешательства. Без этого документа имплантолог не возьмется за операцию. Эндокринолог оценивает тип и длительность диабета, текущую компенсацию, наличие осложнений (нефропатия, ретинопатия, нейропатия), эффективность текущей терапии.
Перед имплантацией пациент сдает базовый набор анализов: HbA1c, глюкоза натощак (минимум двукратно с интервалом в неделю), общий анализ крови с лейкоцитарной формулой, биохимия крови (креатинин, мочевина, печеночные ферменты), коагулограмма, общий анализ мочи. Все анализы — не старше 1 месяца до операции. Если HbA1c выше целевых значений, эндокринолог корректирует терапию: меняет дозы инсулина, добавляет или заменяет таблетированные препараты, дает рекомендации по диете.
При длительности диабета более 10 лет дополнительно проводится оценка состояния почек (микроальбуминурия), глазного дна (для исключения ретинопатии), периферической чувствительности (для исключения нейропатии). Эти осложнения не отменяют имплантацию, но влияют на тактику и требуют учета при планировании.
Санация полости рта и лечение пародонтита
У диабетиков пародонтит встречается в 3 раза чаще, чем в общей популяции, и протекает агрессивнее. Поэтому санация полости рта перед имплантацией особенно важна. Проводится профессиональная чистка ультразвуком и AirFlow, лечение всех очагов кариеса, удаление зубов с неблагоприятным прогнозом.
При выявлении пародонтита (а у диабетиков его находят почти всегда) лечение начинается до имплантации: закрытый кюретаж пародонтальных карманов, лоскутные операции при тяжелых формах, регенеративная терапия. Достижение стабильной ремиссии пародонтита — обязательное условие для установки имплантата. В противном случае риск периимплантита возрастает многократно: бактерии пародонтита и иммунодефицит при диабете создают гремучую смесь.
Параллельно пациент обучается правильному уходу: использование ирригатора, межзубных ершиков, антисептических ополаскивателей. Хирург оценивает мотивацию пациента к гигиене — без этого пожизненная поддерживающая терапия будет нарушаться, и имплант проживет в разы меньше.
Контроль гликемии в день операции
В день имплантации действуют отдельные правила. Операция проводится в первой половине дня, после легкого завтрака — это снижает риск гипогликемии во время хирургического стресса. Уровень глюкозы измеряется непосредственно перед операцией: оптимальные значения 6–10 ммоль/л. При уровне ниже 5 ммоль/л пациенту дают сладкий чай или глюкозный раствор и переносят операцию на час. При уровне выше 12 ммоль/л операция откладывается.
Во время операции у пациентов с инсулинозависимым диабетом 1 типа возможен дополнительный контроль глюкозы через 30–40 минут — особенно при длительных вмешательствах (более часа). Хирург ведет операцию в максимально щадящем режиме: минимальная травматизация тканей, тщательный гемостаз, использование рассасывающихся материалов.
После операции пациент остается под наблюдением 1–2 часа, контролируется состояние и уровень сахара. На дом выдаются подробные рекомендации: режим питания (питание дробное, легкоусвояемое в первые 2–3 дня), прием антибиотиков, антисептические полоскания, контроль глюкозы по обычному графику пациента, дата контрольного визита через 3–5 дней.

Выбор имплантов для пациента с диабетом
При диабете критически важен выбор системы имплантата. Не все импланты одинаково хорошо работают в условиях замедленной регенерации и повышенного риска инфекций. Современные премиум-производители разработали специальные поверхности и протоколы именно для пациентов с факторами риска.
Гидрофильные поверхности: SLActive и OsseoSpeed
Главное технологическое решение для диабетиков — гидрофильные поверхности имплантов. Straumann SLActive — гидрофильная поверхность, разработанная в 2005 году специально для ускоренной остеоинтеграции в условиях замедленной регенерации. Имплант хранится в физиологическом растворе и при установке немедленно притягивает кровь и белки крови, ускоряя врастание костных клеток.
Клинические исследования показывают, что у диабетиков с SLActive остеоинтеграция занимает 4–5 недель вместо стандартных 6–8 у обычных поверхностей. Приживляемость через 10 лет — 92–95%, что на 5–7% выше, чем у обычных SLA-поверхностей в той же группе пациентов. Это не маркетинг, а медицински обоснованное преимущество.
Astra Tech OsseoSpeed — фторированная поверхность, дает похожий эффект через стимуляцию остеобластов. У диабетиков OsseoSpeed также показывает улучшенные результаты по сравнению со стандартными поверхностями. Nobel Biocare TiUnite и Dentium SLA в условиях диабета работают, но без выраженного преимущества — приживляемость близка к норме при компенсации, но не превышает ее.
Протокол отсроченной нагрузки и более длительная остеоинтеграция
У диабетиков, как правило, не применяется протокол немедленной нагрузки (установка коронки в день имплантации). Стандартный протокол — двухэтапная имплантация с отсроченной нагрузкой: имплант устанавливается, ушивается под десну, ждет 4–7 месяцев на нижней челюсти и 6–9 месяцев на верхней, затем устанавливается формирователь десны и коронка.
Удлинение сроков по сравнению со здоровыми пациентами связано с замедленной остеоинтеграцией. Попытки немедленной нагрузки у диабетиков приводят к потере импланта в 15–20% случаев против 3–5% при отсроченной нагрузке. Поэтому хирурги практически не идут на немедленную нагрузку, даже если первичная стабильность достигнута.
Исключение — концепция All-on-4 при полной адентии у компенсированных диабетиков 1 типа. У этой категории пациентов в опытных руках удается провести немедленную нагрузку с приемлемым результатом, но это всегда индивидуальное решение хирурга после полной оценки рисков.
Антибиотикопрофилактика и сопроводительная терапия
У диабетиков антибиотикопрофилактика — не опция, а стандарт. Антибиотик (амоксициллин с клавулановой кислотой или цефалоспорин при аллергии) начинается за 24 часа до операции и продолжается 5–7 дней после. Это в 2 раза дольше, чем у здоровых пациентов, и снижает риск послеоперационной инфекции.
-
Антибиотик за 24 часа до операции и 5-7 дней после
-
Антисептические полоскания хлоргексидином 2 раза в день в течение 10 дней
-
Контроль глюкозы 4-6 раз в сутки в первую неделю после операции
-
Контрольный осмотр на 3-й, 7-й и 14-й день после имплантации
-
Снятие швов на 10-14 день (не на 7-10, как у здоровых)
После приживления имплантата и установки коронки начинается период поддерживающей терапии. Профессиональная гигиена каждые 3 месяца, контроль состояния тканей вокруг импланта, измерение глубины десневой борозды, ежегодный рентгеновский контроль уровня кости. Параллельно пациент продолжает контроль гликемии: HbA1c каждые 3–6 месяцев. Любая декомпенсация диабета — повод для немедленного обращения к стоматологу для оценки состояния имплантов.
Уход за имплантами и риск осложнений
После успешной имплантации работа не заканчивается. Сохранение импланта на 15–20 лет у диабетика требует более тщательного ухода и контроля, чем у здорового пациента. Главные риски — периимплантит и потеря кости вокруг импланта на фоне ухудшения компенсации диабета.
Признаки периимплантита у диабетиков
У пациентов с сахарным диабетом периимплантит развивается в 2 раза чаще, чем в общей популяции. Заболевание долго протекает без боли — главная особенность. Пациент годами не замечает проблемы, пока имплант не начнет шататься или не разовьется выраженный воспалительный процесс. Поэтому важно знать ранние признаки и обращаться к стоматологу при их появлении.
Симптомы, требующие срочного визита: кровоточивость десны вокруг коронки при чистке, покраснение и припухлость десны в зоне импланта, неприятный запах изо рта, образование зазора между десной и коронкой, гнойное отделяемое (запущенная стадия). При появлении любого из этих признаков нельзя ждать планового визита — нужно прийти на осмотр в ближайшие дни.
На стадии мукозита (воспаление слизистой без потери кости) лечение успешно в 90% случаев: антимикробная терапия, профессиональная чистка вокруг импланта, иногда лазерная санация. На стадии раннего периимплантита (потеря кости до 2 мм) шансы сохранить имплант — 70–80%. При запущенном периимплантите с подвижностью имплант обычно удаляют, и для повторной имплантации требуется полное лечение и костная пластика.
Связь компенсации диабета и состояния имплантов
Состояние имплантов напрямую зависит от того, как пациент контролирует диабет в долгосрочной перспективе. Если HbA1c стабильно держится ниже 7%, риск осложнений минимален и сопоставим со здоровыми пациентами. Если показатели «съезжают» — например, после перенесенного стресса, болезни, отмены терапии, — риск периимплантита возрастает в разы.
Поэтому важно понимать: имплантация при диабете — не разовая процедура, а пожизненное обязательство по контролю основного заболевания. Декомпенсация диабета через 3–5 лет после установки имплантов может привести к их потере. Это реальный сценарий: пациенты годами живут с имплантами без проблем, потом «срывают» компенсацию (новая работа, развод, депрессия), и за полгода теряют все импланты из-за стремительного периимплантита.
Эндокринолог и стоматолог в идеале должны взаимодействовать: при ухудшении гликемии стоматолог чаще приглашает на осмотр, при появлении проблем с деснами эндокринолог корректирует терапию. Такая связка дает наилучший долгосрочный результат.
Поддерживающая терапия и профилактика
Стандартный график для диабетика после имплантации: профессиональная гигиена каждые 3 месяца, рентгеновский контроль уровня кости вокруг импланта раз в год, контроль HbA1c каждые 3–6 месяцев у эндокринолога, ежедневная домашняя гигиена с использованием ирригатора и межзубных ершиков. Любое отклонение от этой схемы повышает риск осложнений.
Дополнительно врачи рекомендуют отказаться от курения (если пациент курит) — курение и диабет вместе увеличивают риск периимплантита в 4–5 раз, контролировать вес и физическую активность, что улучшает компенсацию диабета, поддерживать достаточный уровень витамина D и кальция для здоровья кости.
Определить степень компенсации диабета, оценить состояние костной ткани и подобрать оптимальный протокол имплантации можно на консультации хирурга-имплантолога с КЛКТ в клинике ПРОПРИКУС в Москве: после комплексной диагностики и заключения эндокринолога становится ясно, готов ли пациент к операции и какая система имплантов подойдет в его конкретном случае.