По данным European Federation of Periodontology, пародонтит в той или иной форме встречается у 45–50% взрослых старше 30 лет и является основной причиной потери зубов у людей старше 40 лет. Имплантация при пародонтите возможна — но только после полного устранения активного воспаления и достижения стабильной ремиссии. Установка имплантата в инфицированную ткань в 30–50% случаев приводит к его отторжению в первые 5 лет. После грамотной санации и пародонтологического лечения приживаемость имплантов у пациентов с вылеченным пародонтитом достигает 90–94% через 10 лет — против 96–98% у пациентов со здоровым пародонтом.
Главная ошибка — рассматривать пародонтит как противопоказание к имплантации или, наоборот, игнорировать его и идти на операцию без подготовки. Правильный путь — комплексный: сначала пародонтолог снимает воспаление, восстанавливает уровень десны, если нужно — наращивает костную ткань. Только после этого хирург-имплантолог устанавливает имплантаты. Этап лечения занимает от 1 месяца при легкой степени до 12 месяцев при тяжелой, но именно он определяет, прослужит имплант 20 лет или его придется удалять через два года.
Бактерии, разрушающие пародонт (Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola), не различают, где живой зуб, а где титановый винт — они с равным успехом колонизируют ткани вокруг импланта и запускают процесс, называемый периимплантитом. Это аналог пародонтита, но протекающий быстрее и хуже поддающийся лечению. Поэтому без устранения первичного очага и без пожизненной поддерживающей терапии имплантация при пародонтите бессмысленна.
Что такое пародонтит и почему он угрожает имплантам
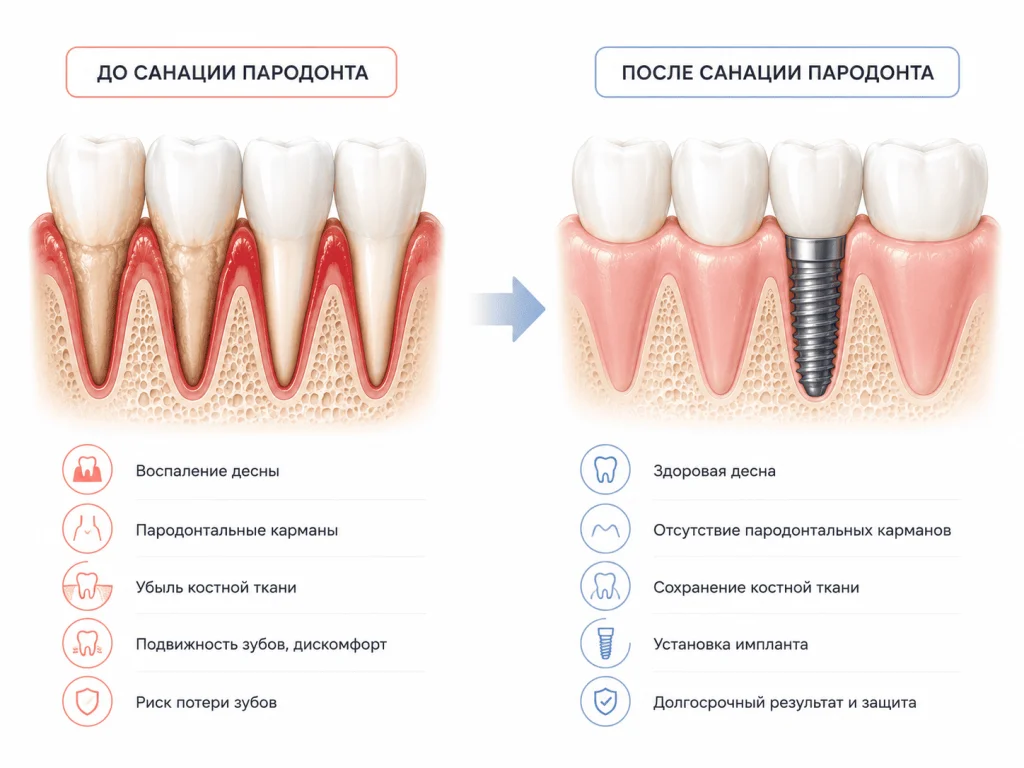
Пародонтит — хроническое инфекционно-воспалительное заболевание тканей, удерживающих зуб в кости: десны, периодонтальной связки, цемента корня и альвеолярной кости. Заболевание начинается с гингивита (поверхностного воспаления десны), при отсутствии лечения переходит в пародонтит с образованием карманов между зубом и десной, где скапливаются бактерии и зубной налет.
Степени пародонтита и потеря костной ткани
Классификация строится на трех ключевых параметрах: глубина пародонтального кармана, объем потери кости и подвижность зубов. Эти показатели определяют тактику лечения и возможность последующей имплантации. Чем глубже карман и сильнее резорбция, тем дольше и сложнее подготовка.
При легкой степени глубина карманов составляет 3–4 мм, кость теряется до 1/3 длины корня (резорбция до 3 мм), подвижность зубов отсутствует или соответствует 1 степени. Средняя степень — карманы 4–6 мм, потеря кости 1/3–1/2 длины корня, подвижность 1–2 степени. Тяжелая степень — карманы более 6 мм, потеря кости более 1/2 длины корня, подвижность 2–3 степени, обнажение фуркаций (мест разделения корней).
Эти числа — не абстракция. На КЛКТ хирург видит точно, сколько кости потеряно, и от этого зависит, можно ли ставить имплант стандартного размера или потребуется костная пластика. Пациенту с тяжелым пародонтитом и резорбцией более 5 мм почти всегда нужно сначала наращивать кость, а уже потом устанавливать имплантаты.
Бактерии пародонтита и риск периимплантита
Главные «виновники» пародонтита — три патогенные бактерии: Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola. Они образуют биопленку на поверхности зуба под десной, выделяют токсины и провоцируют разрушение тканей. Иммунная система реагирует воспалением, которое в долгосрочной перспективе и разрушает кость.
Если установить имплант, не убрав эти бактерии из полости рта, они немедленно начинают колонизировать его поверхность. Развивается периимплантит — воспаление тканей вокруг имплантата с теми же механизмами, что и при пародонтите. Только периимплантит протекает агрессивнее: вокруг искусственного корня нет периодонтальной связки и кровоснабжение хуже, поэтому потеря кости идет быстрее.
По данным клинических исследований, у пациентов с нелеченым пародонтитом периимплантит развивается в 35–50% случаев в течение 5 лет после имплантации. После грамотной санации и поддерживающей терапии этот показатель снижается до 8–15%. Цифры разительные — именно поэтому подготовка к имплантации при пародонтите не опциональна.
Чем пародонтит отличается от пародонтоза
В разговорной речи и старых публикациях термины «пародонтит» и «пародонтоз» часто путают. Это разные заболевания. Пародонтит — воспалительное, инфекционное, с кровоточивостью десен, болью, образованием карманов. Пародонтоз — дистрофическое, без воспаления, без карманов, с равномерным оголением шеек зубов.
Пародонтоз встречается значительно реже — около 1–8% всех заболеваний пародонта. При нем нет инфекционного компонента, поэтому риск периимплантита ниже. Однако оба состояния сопровождаются потерей кости, и при имплантации часто требуется костная пластика.
Принципиальная разница для имплантации в одном: при пародонтите нужно устранить инфекцию, при пародонтозе — найти и компенсировать причину дистрофии (гормональные нарушения, сосудистые проблемы, генетика). В обоих случаях возможна установка имплантов, но протоколы подготовки различаются.
Возможна ли имплантация при разной степени пародонтита: сравнительная таблица
Возможность установки имплантов и сроки подготовки напрямую зависят от степени пародонтита. Ниже — сравнение клинических ситуаций по ключевым параметрам, влияющим на тактику лечения.
|
Параметр |
Легкая степень |
Средняя степень |
Тяжелая степень |
Активный пародонтит |
|
Глубина карманов |
3-4 мм |
4-6 мм |
более 6 мм |
любые, с гнойным отделяемым |
|
Потеря костной ткани |
до 1/3 длины корня |
1/3-1/2 длины корня |
более 1/2 длины корня |
прогрессирующая |
|
Подвижность зубов |
отсутствует или 1 ст. |
1-2 степени |
2-3 степени |
выраженная |
|
Возможность имплантации |
Да, после санации |
Да, после санации + кюретаж |
Да, после комплексного лечения и костной пластики |
НЕТ. Имплантация противопоказана |
|
Подготовительный этап |
Профгигиена, обучение уходу |
Закрытый кюретаж, шинирование |
Лоскутные операции, регенерация, костная пластика |
Полный курс пародонтологии до ремиссии |
|
Срок до имплантации |
1-2 месяца |
3-6 месяцев |
6-12 месяцев |
Невозможна до ремиссии |
|
Приживаемость через 10 лет |
92-94% |
90-92% |
85-90% |
50-70% через 5 лет |
|
Риск периимплантита |
Умеренный |
Повышенный |
Высокий |
Критический |
|
Поддерживающая терапия |
Каждые 6 месяцев |
Каждые 3-4 месяца |
Каждые 3 месяца |
Сначала достижение ремиссии |
Из таблицы видно главное: имплантация невозможна только в одной ситуации — при активном нелеченом пародонтите. Во всех остальных случаях вопрос не «можно или нельзя», а «как долго и как тщательно готовиться».
Этапы подготовки к имплантации при пародонтите
Подготовительный этап — это не формальность перед операцией, а полноценное лечение, занимающее от месяца до года. Его цель — устранить инфекционный очаг, восстановить уровень десны, при необходимости нарастить кость и научить пациента поддерживать гигиену так, чтобы пародонтит не вернулся.
Диагностика: КЛКТ, зондирование, индексы гигиены
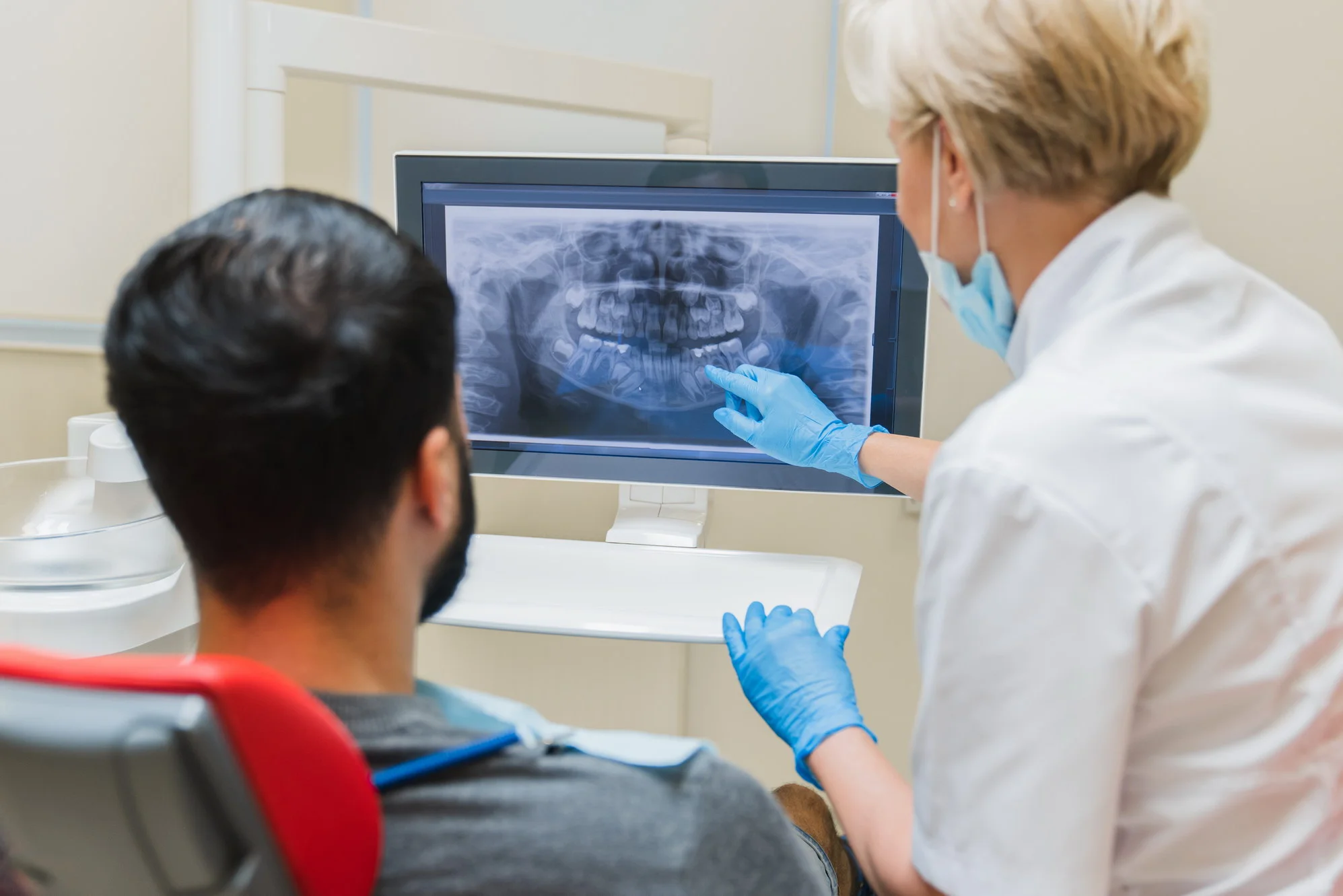
Первый этап — комплексная диагностика. Хирург-имплантолог и пародонтолог совместно оценивают состояние тканей. Проводится КЛКТ для оценки объема и плотности костной ткани в зоне будущей имплантации, поиска скрытых очагов воспаления, измерения глубины резорбции.
Параллельно выполняется пародонтологическое обследование: зондирование карманов в шести точках вокруг каждого зуба, оценка кровоточивости при зондировании, измерение рецессии десны, определение подвижности зубов. Рассчитываются индексы гигиены и кровоточивости. Эти данные дают полную картину тяжести заболевания и зон риска.
По наблюдениям Мамедова Эльшана Мехмановича, стоматолога-хирурга со стажем более 8 лет, у каждого третьего пациента, пришедшего на имплантацию с диагнозом «легкий пародонтит», КЛКТ выявляет скрытые очаги резорбции кости в зоне имплантации, которые не определялись на обычном панорамном снимке. Это меняет план лечения и сроки подготовки.
Санация полости рта и пародонтологическое лечение
Санация — обязательный этап для всех пациентов с пародонтитом. Она включает удаление зубных отложений (профессиональная чистка ультразвуком и AirFlow), лечение кариеса, удаление зубов, которые невозможно сохранить, обработку всех пародонтальных карманов.
При легкой степени достаточно профессиональной гигиены и обучения правильному уходу. При средней степени дополнительно проводится закрытый кюретаж — очистка пародонтальных карманов специальными инструментами под местной анестезией. Карманы глубиной более 5 мм требуют открытого кюретажа или лоскутной операции — десна откидывается, корни зубов очищаются под визуальным контролем, затем десна возвращается на место.
При тяжелой степени с потерей кости более 5 мм проводят регенеративную хирургию: после очистки карманов используют костные материалы и мембраны для восстановления уровня кости. Это уже хирургическое вмешательство уровня имплантации, и после него нужно ждать 4–6 месяцев заживления, прежде чем планировать установку имплантов.
Костная пластика и подготовка ложа под имплант
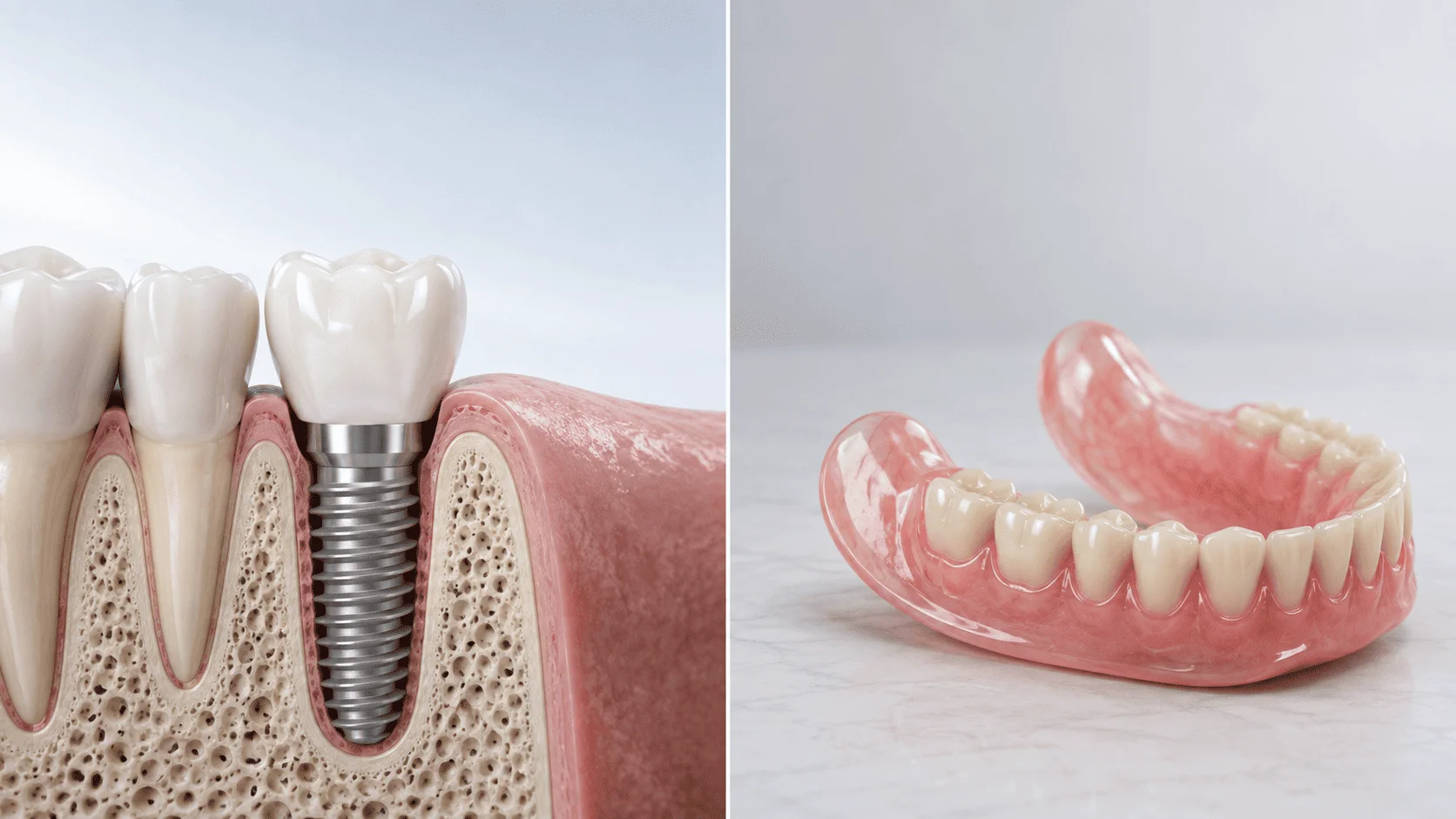
Пародонтит почти всегда сопровождается резорбцией альвеолярной кости. Если резорбция превышает 3 мм, объема кости в зоне имплантации обычно недостаточно для установки стандартного имплантата длиной 10 мм и диаметром 4 мм. В таких случаях выполняется костная пластика.
Используются различные техники: направленная тканевая регенерация с применением барьерных мембран и костных материалов (аутокость, аллокость, ксенокость, синтетические заменители), синус-лифтинг при имплантации в верхней челюсти при недостатке кости под гайморовой пазухой, расщепление альвеолярного гребня при недостаточной ширине кости.
Костная пластика занимает 4–6 месяцев заживления до того, как можно ставить имплант. Это удлиняет общий срок лечения, но без нее установленный имплантат не получит достаточной первичной стабильности и не будет адекватно функционировать. Иногда в простых случаях костная пластика проводится одновременно с имплантацией, но при пародонтите такой подход применяют редко из-за повышенного риска осложнений.
Базальная имплантация при пародонтите: что это и кому подходит
Базальная имплантация — отдельная методика, при которой имплантаты устанавливаются в глубокие, более плотные слои костной ткани (базальный слой), а не в поверхностный губчатый слой, который обычно поражается при пародонтите. Сторонники метода позиционируют его как решение для тяжелых случаев, когда классическая имплантация невозможна без обширной костной пластики.
Принцип метода и отличия от классической имплантации
При классической двухэтапной имплантации титановый винт устанавливается в губчатую кость альвеолярного гребня и приживается за счет остеоинтеграции в течение 3–6 месяцев. При базальной имплантации используются специальные удлиненные имплантаты, которые проходят через губчатый слой и фиксируются в кортикальной (базальной) кости — самой плотной части челюсти. Нагрузка на имплантат подается уже через 3–7 дней — устанавливается несъемный протез.
Преимущества метода — возможность работы при выраженной атрофии кости без предварительной костной пластики, быстрое получение функционального результата (зубы за неделю), одноэтапность. Недостатки — методика дискуссионна в академической стоматологии, долгосрочные данные ограничены, требует высокой квалификации хирурга, плохо поддается коррекции при осложнениях.
По данным сторонников метода, приживаемость базальных имплантов через 5 лет составляет 85–90% у пациентов с пародонтитом. Однако крупных независимых клинических исследований уровня премиум-производителей классических имплантов у базальной методики нет — это принципиальная разница в доказательной базе.
Когда базальная имплантация оправдана
Метод обоснован в нескольких клинических ситуациях: при тяжелой атрофии кости, когда классическая имплантация требует обширной пластики и пациент не может или не хочет проходить длительное лечение; при необходимости быстрого восстановления зубов по медицинским или социальным причинам; при отказе пациента от костной пластики. Также методику применяют у возрастных пациентов с генерализованным пародонтитом, когда классический подход требует слишком долгой подготовки.
Не подходит базальная имплантация при единичных дефектах в эстетической зоне, при достаточном объеме кости (там лучше работает классика), при аллергии на металлы (используются цельные титановые конструкции), при тяжелых системных заболеваниях с неконтролируемым воспалением.
Решение о выборе между классической двухэтапной имплантацией после санации и базальной имплантацией принимает хирург-имплантолог индивидуально. В академическом сообществе преобладает мнение, что классическая методика после полноценной подготовки дает более предсказуемый и долговременный результат, тогда как базальная — компромисс при невозможности классики.
Профилактика периимплантита и уход
Поставить имплант при пародонтите — это половина задачи. Вторая половина — сохранить его на 10–20 лет. Без правильной поддерживающей терапии установленный после санации имплант теряется в 25–40% случаев в течение 5 лет именно из-за периимплантита.
Поддерживающая пародонтологическая терапия
После имплантации пациент с леченым пародонтитом обязан проходить профессиональную гигиену каждые 3 месяца — это в 2 раза чаще, чем у здоровых пациентов. На этих визитах гигиенист удаляет зубной налет, проверяет состояние десен вокруг имплантов, измеряет глубину десневых борозд, при необходимости передает пациента к пародонтологу для дополнительного лечения.
Важно — поддерживающая терапия не заменяется домашним уходом, какой бы тщательный он ни был. Зубной налет накапливается в труднодоступных местах, особенно вокруг имплантатов, где десна не имеет такой плотной связки, как у живого зуба. Без профессиональной чистки эти отложения превращаются в зубной камень и провоцируют периимплантит.
Пациент дополнительно использует ирригатор, специальные щетки для имплантов, межзубные ершики, антисептические ополаскиватели. Гигиенист на визите подбирает индивидуальный набор средств в зависимости от анатомии десен и расположения имплантатов.
Признаки периимплантита
Периимплантит коварен тем, что развивается без боли. Пациент может годами не замечать проблемы, пока имплант не начнет шататься. Поэтому важно знать ранние признаки воспаления.
-
Кровоточивость десны при чистке зубов в зоне импланта
-
Покраснение и припухлость десны вокруг коронки
-
Неприятный запах изо рта, не проходящий после чистки
-
Образование зазора между десной и коронкой
-
Подвижность коронки на импланте
-
Гнойное отделяемое из десневой борозды (запущенная стадия)
При появлении любого из этих симптомов нужен срочный визит к стоматологу. На стадии мукозита (воспаление слизистой без потери кости) лечение успешно в 90% случаев — назначают антимикробную терапию, чистку. На стадии раннего периимплантита (потеря кости до 2 мм) шансы сохранить имплант — 70–80%. При тяжелом периимплантите (потеря кости более 4 мм, подвижность) имплант обычно удаляют.
Дополнительные факторы риска и контроль
Имплантация при пародонтите требует контроля не только полости рта, но и общего состояния. Курение увеличивает риск периимплантита в 2–3 раза — пациентам после имплантации настоятельно рекомендуется отказаться от курения. Сахарный диабет снижает приживаемость и увеличивает риск воспаления — необходим контроль уровня сахара.
Стресс, гормональные изменения (беременность, менопауза), прием некоторых лекарств (бисфосфонаты, иммуносупрессоры) также влияют на состояние пародонта и должны учитываться при планировании. Пациент с леченым пародонтитом, у которого один из этих факторов риска, нуждается в более частом контроле — каждые 2 месяца вместо 3.
Определить степень пародонтита, оценить состояние костной ткани и подобрать тактику подготовки к имплантации можно на консультации хирурга-имплантолога с КЛКТ в клинике ПРОПРИКУС в Москве: после комплексной диагностики становится ясно, какой объем санации нужен и через какой срок реально планировать установку имплантов.